Остеохондроз – это заболевание, которое прогрессирует на протяжении десятилетий. Специалисты выделяют более 6 характерных стадий развития этого недуга. На первой стадии остеохондрозный процесс связан с нарушением у пациента сухожильно-мышечного корсета позвоночника и асимметрией тонуса мышц и сухожильно-мышечных тяг.
Записаться на прием к доктору Олегу Олеговичу Торскому можно по телефону у администратора:
+7 (812) 9808988
Стадии остеохондроза
Постепенное ослабление мышечно-связочного аппарата позвоночника, гипотрофия отдельных связок, мышц приводит к перераспределению динамической и статической нагрузки на сами позвонки и межпозвонковые диски. Это приводит ко второй стадии остеохондроза: смещению межпозвонковых дисков в одном или нескольких сегментах позвоночного столба. Начинает меняться общая геометрия позвоночника: появляется сколиоз, кифоз, спиральное скручивание или их комбинации. Отсутствие нормальной поддержки со стороны мышечно-связочного корсета увеличивает нагрузку на позвонковые диски, ухудшает их диффузное питание, что приводит к повреждению ядра диска, образованию в нем трещин, деградации и ослаблению связок вокруг ядра.
На третьей стадии остеохондроза происходят подвывихи или смещения позвонков в проблемных сегментах и вторичные смещения в других отделах позвоночника, что приводит к дальнейшим негативным изменениям геометрии и биомеханики позвоночного столба и нарушает его поддерживающую и двигательную функции. При этом происходит перераспределение нагрузки с центра диска на его периферию, менее приспособленную для поддержания веса человека. В результате нарушенного питания диска и перераспределение односторонней нагрузки на периферию начинаются образование микротрещин в ядре и микроразрывов в окружающих ядро связках диска. Под возросшим давлением микротрещины расширяются, происходит фрагментация ядра на осколки. Образовавшиеся осколки ядра давят изнутри на круговые связки диска, что приводит к их перерастяжению и частичному разрыву. Фрагментация ядра снижает высоту диска, сокращает расстояние между позвонками, и усиливает нагрузку на межпозвонковые суставы и тем самым снижает подвижность в этой паре позвонков.
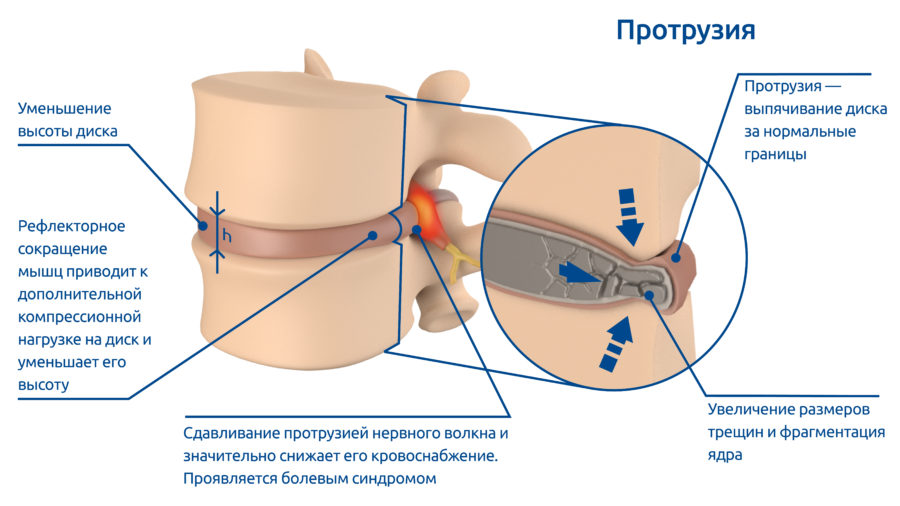
На четвертой стадии осколки ядра и ослабленные перерастянутые круговые связки диска формируют выпячивание диска за его естественные границы – протрузию межпозвонкового диска. Выступающая протрузия сдавливает кровеносные, лимфатические сосуды, нервные корешки или оболочки спинного мозга. Сдавливание нервного волокна и нарушение его кровеносного питания приводят к различным видам болевого синдрома разной интенсивности. Пациент начинает принимать обезболивающие и обращается за помощью к врачу. Протрузия отчетливо видна на МРТ снимке и обычно выступает за контуры диска на 3-4 мм и уже заметно снижает высоту самого диска и еще больше осложняет движение в этом сегменте позвоночника.
При резком увеличении нагрузки на ослабленный межпозвонковый диск осколок ядра диска прорезает циркулярные связки диска в протрузионном выпячивании и выходит наружу, формируя грыжевой мешок именуемый межпозвонковой грыжей – пятой стадией остеохондроза. Плотность и размеры грыжевого мешка больше, чем у протрузионного выпячивания, и как следствие грыжа оказывает более сильное компрессионное воздействие на окружающие сосуды и нервы с резким усилением болевого синдрома. Кроме того, вышедшие осколки ядра вызывают мощное аутоиммунное воспаление с отеком, которые усугубляют все симптомы в том числе боль. Она вызывает мощный рефлекторный мышечный спазм, что еще больше усиливает нагрузку на межпозвонковый диск и межпозвонковые суставы, сокращает расстояние между позвонками, дополнительно увеличивает нагрузку на повреждённый диск и межпозвонковые суставы и приводит к временному полному блоку подвижности в паре позвонков.
В течении долгого времени осколки ядра продолжают выдавливаться в грыжевой мешок, увеличивая его размеры, и после достижения грыжей размеров более 7-8 мм увеличивается вероятность секвестрирования (отделение грыжевого мешка от материнского диска) – шестая стадия остеохондроза. Секвестрированная грыжа может переместиться на некоторое расстояние от тела диска в любом направлении. Это может значительно уменьшить болевой синдром, или наоборот критически его усилить и в некоторых случаях нарушить функции спинного мозга или «конского хвоста». Высота этого диска значительно уменьшается, полностью блокируя подвижность в паре позвонков. Из-за постоянного контакта между двумя позвонками в них усугубляется спондиллоартроз и появляются костноподобные наросты на позвонках — остеофиты.
При остеохондрозе, помимо разрушения межпозвонквых дисков, происходит разрушение костной ткани позвонков. Уже на стадии протрузии возможно формирование грыжи Шморля. Грыжа Шморля образуется в результате 1) значительного хронического ухудшения питания замыкательной пластинки с последующим ее уплотнением, склерозированием и ослаблением; 2) перераспределения нагрузки с центра позвонка; 3) нарастающей травматизацией и раскалыванием её фрагментами ядра межпозвонкового диска. При этом осколки разрушающегося ядра идут по пути наименьшего сопротивления и вдавливаются в тело позвонка, деформируя его. При грыже Шморля болевой синдром как правило слабо выражен: у пациента наблюдаются незначительные ноющие боли, дискомфорт, метеозависимость, быстрая утомляемость от статических нагрузок.
С уменьшением высоты дисков усиливается нагрузка на межпозвонковые суставы, способствуя формированию спондилоартроза — дегенеративного изменения межпозвонкового сустава. Также происходит увеличение контактной площади между диском и позвонком за счет окостнения остеофитов. Вместе со спондилоартрозом они полностью блокируют любое движение в пораженном сегменте позвоночника.
Последней стадией остеохондрозного процесса в диске является полное его оссификация и кальцинация – превращение его в костноподобную ткань. Пара смежных позвонков срастается. Формируется пожизненный блок, восстановление движения в этой паре позвонков уже невозможно.
На каждом этапе остеохондроза, кроме последнего, возможно оказать помощь пациенту: снять мышечный блок, восстановить движение в паре смежных позвонков, восстановить питание нервной ткани и снять болевой синдром, в дальнейшем значительно улучшить состояние его позвоночника. Своевременное обращение за квалифицированной медицинской помощью на ранних стадиях позволяет предотвратить постепенное разрушение позвоночного столба. Обращение на поздних стадиях предполагает длительное лечение из нескольких курсов при активном участии самого пациента.